Hoevéél mensen in Nederland op dit moment amyloïdose hebben is niet precies bekend, de gegevens daarover worden niet nauwkeurig bijgehouden. Er zijn tegenwoordig wel veel gegevens over de gemiddelde overlevingsduur. En die zien er, afhankelijk van het stadium van de ziekte en de betrokkenheid van het hart, aanzienlijk beter uit dan een aantal jaren geleden.
“In tegenstelling tot over het vóórkomen van amyloïdose, is er juist heel veel bekend over de overlevingskansen van mensen bij wie de diagnose is gesteld, alleen valt het moeilijk in enkele regels samen te vatten,” vertelt dr. Bouke Hazenberg, gepensioneerd arts en voormalig hoofd van het Expertisecentrum Amyloïdose (UMC Groningen). “Er is, als het om overlevingsduur gaat, een groot verschil in type amyloïdose (meer informatie over de verschillende types amyloïdose vind u hier), maar het maakt ook uit hoe uitgebreid de ziekte is, en welke organen zijn aangetast. Toen ik veertig jaar geleden begon, was behandeling van amyloïdose nauwelijks mogelijk, ongeacht het type.”
Hartverscheurend
“De cijfers van toen, jaren '80, geven aardig weer wat patiënten zonder behandeling te verwachten hadden:
- ATTRwt werd toen nog niet herkend.
- De vooruitzichten bij AL waren dramatisch slecht: na 6 tot 8 maanden was de helft van de mensen nog in leven, circa 10% na 5 jaar en 1% na 10 jaar. Gemiddeld een decimering na iedere vijf jaar. Echt hartverscheurend.
- De overlevingskansen bij AA waren iets beter, maar hielden ook niet over: na circa 2 tot 3 jaar was de helft van de mensen nog in leven en, hoewel langzamer, bleef de sterfte daarna net zo hard doorgaan. Ook bij AA kwam geen afvlakking in de overlevingscurve, dus elke 2 tot 3 jaar een halvering van het aantal patiënten.
- ATTRv leek beter te gaan, hoewel de aantallen waarop we onze cijfers baseerden toentertijd bij ons nog gering waren (tientallen) in vergelijking met AA en AL (honderden). De eerste jaren na de diagnose was er nauwelijks sterfte, dat begon na circa 5 jaar waarna het toenam. Na 10 jaar was de helft van de mensen overleden. Van de kleine groep die wij toen volgden was na 15 jaar niemand meer in leven.
- De variant ATTRwt zien we pas sinds de afgelopen tien jaar en konden we aanvankelijk ook niet behandelen. Bij ATTRwt hangt het ervan af wanneer je begint te tellen: als mensen alleen nog een carpaal tunnelsyndroom hebben, is de overleving vergelijkbaar met die van gezonde mensen van hun leeftijd. Begin je te tellen vanaf het moment waarop ze zich op de polikliniek presenteren met hartfalen, dan is de helft na circa 3-4 jaar overleden. Het moment binnen het ziektebeloop waarop je gaat registreren is dus van belang voor de uiteindelijke cijfers.”
Orgaanbetrokkenheid
“Dit zijn de gemiddelde cijfers voor de totale groepen die in de jaren '80 van de vorige eeuw in het expertisecentrum in Groningen wel werden gevolgd, maar die niet tot nauwelijks oorzakelijk konden worden behandeld. Ook toen was al duidelijk dat, naast het type amyloïd, de orgaanbetrokkenheid van belang was. Veel mensen met AL van wie het hart was aangedaan, stierven al snel, terwijl de mevrouw die, als enige van de honderd met wie ik begon, na tien jaar nog in leven was, vooral de eerste jaren van haar ziekte last had van een carpaal tunnelsyndroom en er pas later andere, relatief 'milde' ziekteverschijnselen, bij kreeg.”
Overlevingskansen nú
“Op dit moment bestaan er – internationaal – veel overlevingscurves voor de verschillende typen amyloïdose, gebaseerd op verschillende risicogroepen en bestudeerd in verschillende centra over de hele wereld. Betrokkenheid van het hart speelt daarbij de grootste rol. Er zijn indelingssystemen beschreven voor de verschillende risicogroepen, met de bijbehorende overlevingscijfers. Nieuwe medicijnen hebben voor een opmerkelijke stijging van de overlevingsduur gezorgd. Onvergelijkbaar met toen ik veertig jaar geleden begon.”
Verschillende risicogroepen
“Vandaag de dag is het niet meer mogelijk om te spreken over de gemiddelde overleving van patiënten met een bepaald type amyloïdose. Die overleving hangt te sterk af van de samenstelling van de groep die wordt bekeken. Daarom is het op dit moment beter om naar de overleving van verschillende risicogroepen binnen een bepaald type amyloïdose te kijken:
- Bij AL is de meest gebruikte risicogroepindeling die van de Mayo Clinic in de Verenigde Staten. Die is gebaseerd op enerzijds biomarkers van hartbetrokkenheid en anderzijds de hoogte van de oorzakelijke vrije lichte ketens in het bloed. Dat laatste bepaalt de snelheid waarmee het ziekteproces kan toenemen. De hartbetrokkenheid gaat over de meest bepalende orgaanschade: alle andere organen vallen bij het geweld van de hartbetrokkenheid niet meer op.
In de risicogroepindeling van de Mayo Clinic worden vier stadia onderscheiden, variërend van 0 tot 3 punten. De gemiddelde overleving is respectievelijk bij 0 punten circa 8 jaar, bij 1 punt 3½ jaar, bij 2 punten 1 jaar en bij 3 punten een half jaar. Alleen de groep ernstigst zieken heeft nu nog dezelfde overleving als die van de hele groep toen ik begon: bij alle andere groepen is het verbeterd. Verdere verbetering valt zeker te verwachten door nieuwere medicijnen, die anders aangrijpen, minder zwaar vallen en in combinatie met bestaande medicijnen nog effectiever kunnen zijn.
- Bij AA is de belangrijkste risicofactor de ernst van het achterliggende ontstekingsproces. Die bepaalt de hoogte en de duur van SAA-spiegels in het bloed. SAA is een ontstekingseiwit dat bij iedereen verhoogd is tijdens een ontstekingsproces. Dit SAA is het voorlopereiwit van AA-amyloïdose. Hoe meer ervan langdurig in het bloed aanwezig is, hoe meer amyloïd erbij komt en hoe slechter de overleving. Als de ontsteking volledig onderdrukt kan worden en de SAA-spiegel normaal is en blijft, is de levensverwachting 90% na tien jaar. Maar als een ernstige ontsteking met hoge SAA-spiegels onbehandeld blijft of niet reageert op de behandeling, dan is de gemiddelde levensverwachting zo'n 3 jaar. Ook hier heeft de ernstigst zieke groep mensen nu nog dezelfde overleving als die van de hele groep toen ik begon. Onder alle andere groepen patiënten, bij wie de SAA-spiegels langdurig flink omlaag kunnen worden gebracht, is die verbeterd.
- Bij ATTRv zijn er nog geen actuele cijfers omdat de laatste jaren nieuwe en zeer effectieve medicijnen beschikbaar zijn gekomen. Er is simpelweg nog niet voldoende tijd verstreken om iets zinvols te kunnen zeggen over de gemiddelde overleving. Omdat de nieuwe medicijnen de lichamelijke achteruitgang door de ziekte al duidelijk weten te vertragen, is de verwachting dat verdere toename van de amyloïdose bij patiënten veel minder snel zal zijn en dat door die vertraging de overleving zal verbeteren.
- Bij ATTRwt zijn de cijfers die ik in het begin noemde, nog van recente datum. Net als bij ATTRv, valt voor hen – afhankelijk van of er nieuwe medicijnen voor hen beschikbaar komen - de komende jaren een duidelijke verbetering in de overleving te verwachten.
Tot slot geldt ook hier bij alle risicogroepen en typen: hoe eerder de ziekte wordt ontdekt, hoe eerder behandeling gestart kan worden en hoe beter de overlevingskansen zijn. Het vroegtijdig ontdekken van zeldzame ziekten is voor artsen buitengewoon lastig en teleurstellend. Ik verwacht daarom dat kunstmatige intelligentie (AI) juist hierbij een grote, gunstige rol kan spelen.”
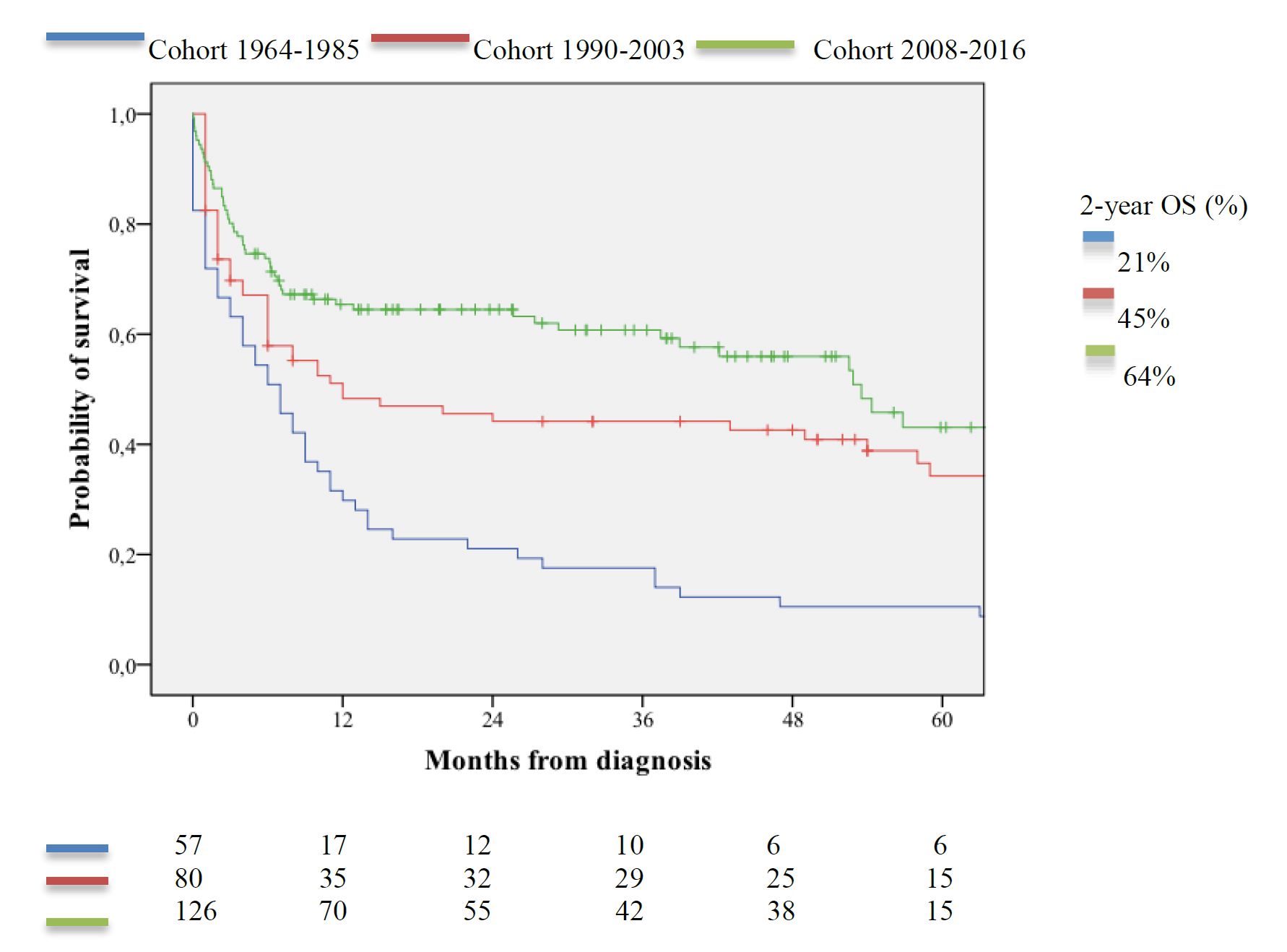 In een gezamenlijke publicatie van de expertisecentra amyloïdose in Groningen en Utrecht zijn de overlevingscijfers van alle door hen behandelde patiënten uit 2008-2016 met AL-amyloïdose gepresenteerd. Per groep patiënten is gekeken naar de overleving vanaf moment van diagnose. Daartegen afgezet zijn de overlevingscijfers in de historische Groninger patiëntengroepen van 1964 tot 1985 en van 1990 tot 2003 (Karlijn Rutten, AMYLOID 2018; 25:227-233).
In een gezamenlijke publicatie van de expertisecentra amyloïdose in Groningen en Utrecht zijn de overlevingscijfers van alle door hen behandelde patiënten uit 2008-2016 met AL-amyloïdose gepresenteerd. Per groep patiënten is gekeken naar de overleving vanaf moment van diagnose. Daartegen afgezet zijn de overlevingscijfers in de historische Groninger patiëntengroepen van 1964 tot 1985 en van 1990 tot 2003 (Karlijn Rutten, AMYLOID 2018; 25:227-233).